Acufeni

Che cos’è l’acufene?
L’acufene è una sensazione uditiva percepita dal paziente non legata ad una sorgente sonora presente nell’ambiente esterno.
Un acufene è un disturbo uditivo costituito da rumori di vario genere (fischi, sibili, ronzii, pulsazioni, ecc.) percepiti come fastidiosi; tale fastidio può giungere ad influenzare la qualità di vita del soggetto che ne è affetto.
Il suono percepito non è prodotto da alcuna sorgente sonora, né all’interno né all’esterno del nostro corpo: è un suono fantasma.
Il cervello non è in grado di percepire direttamente suoni, luci o altri stimoli nella loro forma originaria, ma solo segnali elettrici derivati dalla conversione operata dai recettori; nel caso dell’udito i recettori sono sono le cellule ciliate della coclea.
Quindi ogni acufene deve essere generato da un segnale elettrico prodotto in qualche punto della via uditiva (orecchio interno, nervo acustico o vie uditive centrali).
Il problema è che non abbiamo ancora i mezzi per identificare questo punto di “corto circuito”.
Il termine deriva dal greco “cosa udita” ed “apparire”.
Sinonimo è tinnito, che deriva dal latino tinnitus e significa “squillare”.
ALLUCINAZIONI UDITIVE: Non hanno nulla a che vedere con l’acufene.
È una percezione di voci, musiche, melodie o suoni organizzati.
Incidenza
L’acufene colpisce nel mondo il 10-15% della popolazione (circa 280 milioni di persone).
In Italia le persone affette da acufene sono circa il 14% della popolazione e nel 4% dei casi assume un carattere di particolare intensità.
Tra il 10 ed il 25% della popolazione adulta italiana ha percepito un acufene prolungato almeno una volta nella vita.
L’età media è di 40-60 anni. È un’entità clinica in aumento nella popolazione anziana.
Circa l’80% dei pazienti con ipoacusia neurosensoriale ne soffrono.
Determina importanti limitazioni nella vita quotidiana nell’1-2% dei casi.
Da cosa dipende?
ACUFENI OGGETTIVI
In questo caso il suono è realmente presente e può essere percepito anche da un soggetto esterno.
Sono generati da fenomeni fisiologici del nostro corpo che interessano strutture vicine all’orecchio.
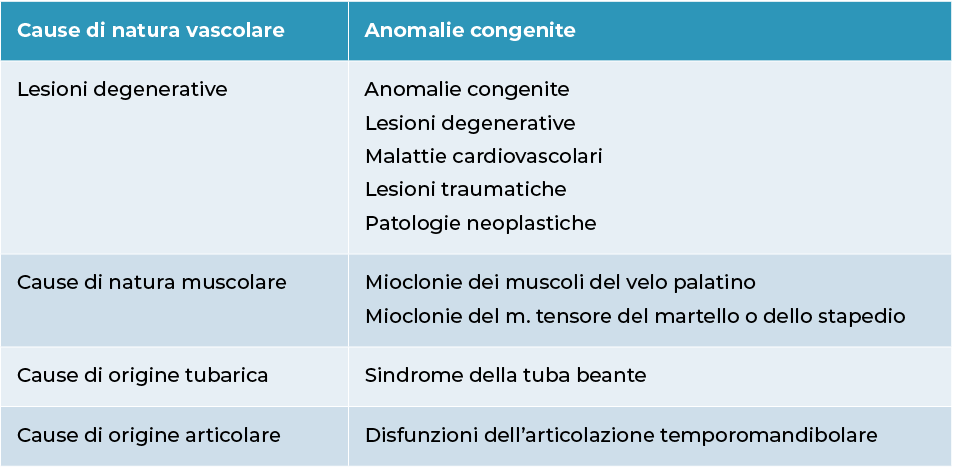
Eziologia degli acufeni oggettivi
- Pulsante:
- correlato con il battito cardiaco
- Può essere costante o intermittente.
Può variare con i movimenti del testa e del collo.
Deve essere sospettata la presenza di una patologia vascolare per cui è consigliata un’attenta auscultazione della regione collo-cranio e una ricerca per una storia di traumi anche di vecchia data. - Fistole artero-venose Carotido-cavernosa, vertebro-vertebrale; spesso è post traumatico.
- Chemodectoma timpano giugulare: è un tumore vascolare benigno; quando invade la cassa provoca un ronzio sincrono con il polso ed una ipoacusia trasmissiva.
L’otoscopia evidenzia una massa retro-timpanica di colore rossastro pulsante.
La radiologia può evidenziare aree di osteolisi. - Coinvolgimento dei grandi vasi del collo: può essere dovuto a un aneurisma arterioso della carotide interna, del tronco basilare, dell’arteria occipitale o dell’arteria temporale superficiale,
- Stenosi vascolare dovuta ad arteriosclerosi.
- Malformazione congenita: procidenza vascolare nella cassa, persistenza dell’arteria stapediale, protrusione del bulbo della giugulare.
- Può essere costante o intermittente.
- correlato con il battito cardiaco
- correlato con la respirazione
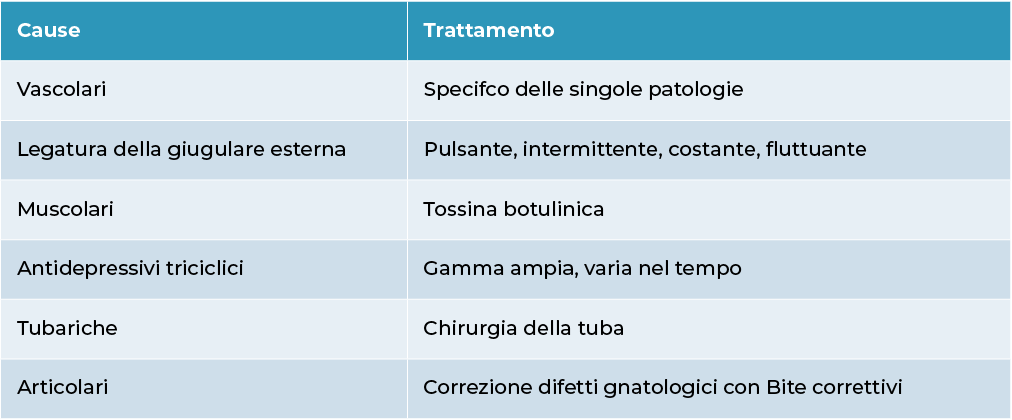
- Tuba beante: dovuto ad un difetto di chiusura della tuba uditiva che dà luogo alla percezione del rumore respiratorio come un soffio nell’orecchio.
Si attenua o scompare con la respirazione orale o con l’apnea.
- Tuba beante: dovuto ad un difetto di chiusura della tuba uditiva che dà luogo alla percezione del rumore respiratorio come un soffio nell’orecchio.
- correlato con la respirazione
- Obiettivo non pulsante: generalmente è di origine muscolare;
- Contrazioni spontanee dal muscolo tensore del timpano e del muscolo stapedio.
Viene percepito come un rumore a scatto (schiocco ripetuto e secco), non è pulsatile, è udibile dall’esaminatore come un ticchettio ritmico.
Generalmente il paziente è normoudente ma lamenta autofonia.
È una condizione rara, la genesi è spontanea ma può essere anche una spia di un’affezione degenerativa del tronco cerebrale.
- Contrazioni spontanee dal muscolo tensore del timpano e del muscolo stapedio.
ACUFENI SOGGETTIVI
Sono i più frequenti (99% dei casi). È percepito solo dal paziente.
Può avere diverse cause e derivare da diversi settori dell’apparato uditivo.
Origina nella via acustica.
Nel 41% dei casi è associato a ad iperacusia e nel 62% ad ipoacusia.
È monolaterale nel 54% dei casi bilaterale nel 33%, diffuso nel 13%.
Nel 45% dei casi non si riesce a definire una chiara eziopatogenesi:
- 15% deriva da un trauma acustico;
- 13% si accompagna a presbiacusia;
- 6% ad otosclerosi;
- 2% a malattia di Ménière.
- SECONDARIO
- ORECCHIO ESTERNO
- tappo di cerume;
- otite esterna;
- esostosi, osteoma: sono tumori benigni ossei che determinano una produzione di osso che può giungere fino alla chiusura totale del condotto uditivo esterno.
- ORECCHIO MEDIO
- Otosclerosi: è accompagnata da acufene che generalmente regredisce dopo la terapia chirurgica.
- Otiti acute o croniche (otite media effusiva, otite cronica, otite cronica colesteatomatosa.
- ORECCHIO INTERNO
- Malattia di Méniere
- Trauma Acustico
- Barotrauma da immersioni e pesca subacquea
- Trauma cranico
- Neurinoma dell’VIII (si trova in 0 Patologie)
- ESSENZIALE: la valutazione ORL normale nonostante indagini anche approfondite non giunge ad una diagnosi di causa o di sede.
Può essere dovuto a fattori di altro genere:- circolatori: ipertensione, ipotensione ortostatica, insufficienza basilare vertebrale;
- metabolici: diabete, aterosclerosi;
- tossici: chinino, antimalarici, aspirina, aminoglicosidi.
- RIFLESSO
- Sindrome di Costen in cui alterazioni dell’occlusione dentale o dell’articolazione temporo-mandibolare provocano manifestazioni dolorose con acufeni.
- Contrazione spastica dei muscoli masticatori (come nel Bruxismo).
- Rigidità della muscolatura cervicale, causata da problematiche posturali e peggiorata da stress e cattive abitudini.
- PSICHICI (isteria).
- ORECCHIO ESTERNO
ACUFENE SOGGETTIVO CENTRALE PRIMARIO
Nasce dal sistema nervoso centrale.
In questo caso gli acufeni possono anche derivare dalla presenza di tumori cerebrali o di malattie del SNC (ad es. la sclerosi multipla).
Fattori di rischio
- esposizione a rumori di elevata intensità, spesso per motivi professionali;
- età avanzata;
- sesso maschile;
- fumo;
- problemi cardiovascolari: ipertensione, disturbi del ritmo cardiaco;
- malattie sistemiche: malattie della tiroide, diabete;
- stati carenziali;
- malattie neurologiche;
- da una ricerca condotta all’Università di Vienna è emerso che i ronzii sono oltre il 70% più frequenti nelle persone che utilizzano il cellulare per più di 10 minuti al giorno. Questo è un campo di ricerca attualmente aperto.
Come si fa la diagnosi?
L’ACUFENE viene classificato, a seconda della sua persistenza in tre categorie:
- ACUTO: presente da meno di tre mesi;
- SUBACUTO: presente da sei mesi;
- CRONICO: presente da più di sei mesi.
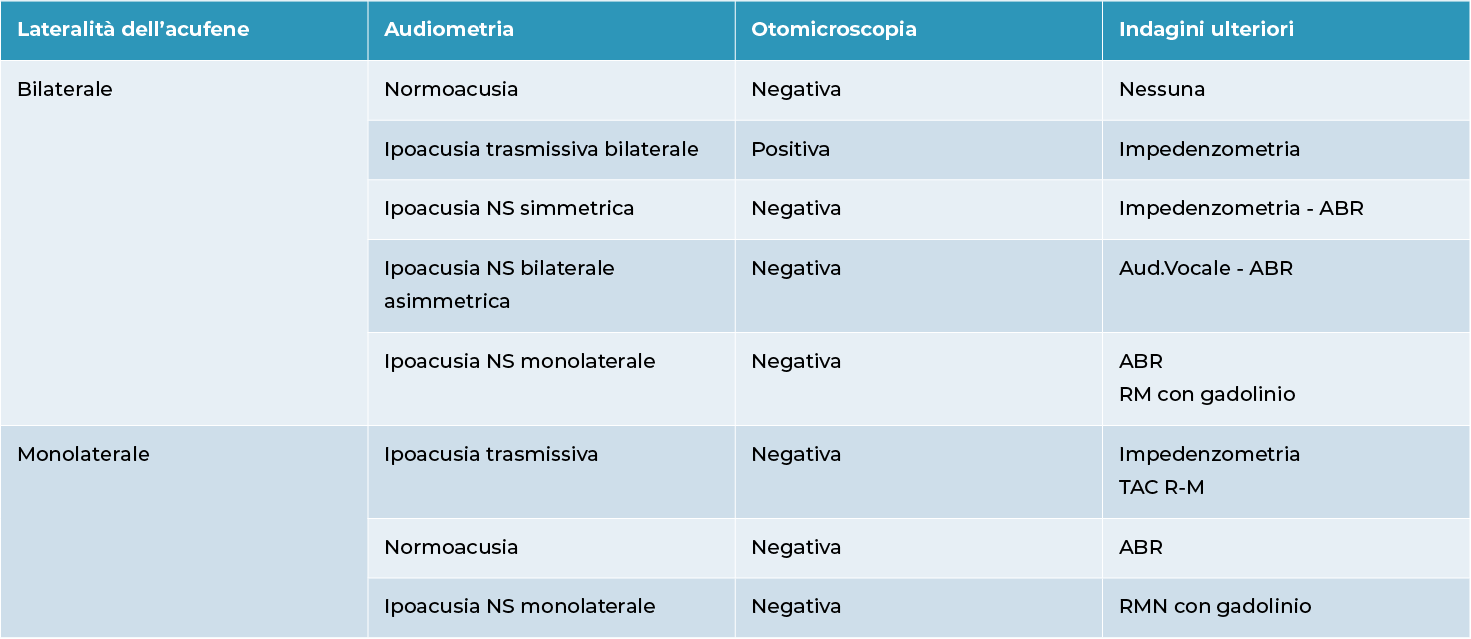
La visita audiologica specialistica per chi soffre di acufene, comprende esami diagnostici specifici che consentono, in alcuni casi, di identificarne le concause e di impostare un’efficace terapia.
Gli esami per la diagnosi dell’acufene sono più approfonditi rispetto agli esami di norma utilizzati per la diagnosi di sordità.
Iter diagnostico per l’acufene
ESAMI AUDIOLOGICI
- Acufenometria: misura oggettivamente la frequenza e l’intensità dell’acufene e la sua mascherabilità;
- Prove di tollerabilità per pazienti sensibili ai rumori forti (iperacusia);
- Otoemissioni acustiche: consentono lo studio dell’efficienza delle cellule ciliate dell’orecchio interno con grande accuratezza.
- ABR Può essere utile per verificare la funzionalità del nervo acustico.
THI (Tinnitus Handicap Inventory Test)
Il Tinnitus Handicap Inventory (THI) è un questionario costituito da 24 domande per il paziente; consente di avere indicazioni sulla reale gravità dell’acufene.
Alle domande si dovrà con tre opzioni: SI, QUALCHE VOLTA, NO.
- L’acufene determina difficoltà di concentrazione?
- L’acufene, soprattutto a causa della sua intensità, provoca difficoltà a comprendere le parole?
- L’acufene la rende infelice?
- L’acufene le crea problemi di confusione mentale?
- Si sente disperato/a a causa del suo acufene?
- Si lamenta molto con le persone che frequenta del suo acufene?
- Pensa di far fatica ad addormentarsi a causa dell’acufene?
- È convinto/a che non riuscirà mai a liberarsi del suo acufene?
- L’acufene le impedisce di svolgere alcune attività sociali come l’andare al cinema o a cena?
- Vive una situazione di frustrazione a causa del suo acufene?
- Pensa che il disagio creato dall’acufene sia terribile?
- L’acufene le crea difficoltà nella vita di tutti i giorni?
- L’acufene le crea difficoltà nel lavoro o nello svolgere le attività domestiche?
- Pensa di essere irritabile a causa dell’acufene?
- Si sente sconvolto/a dal suo acufene?
- considera l’acufene un fattore di stress nei rapporti con amici e parenti?
- Trova difficile focalizzare l’attenzione su argomenti diversi dal suo acufene?
- Le sembra di non avere il controllo dell’acufene?
- Si sente stanco per colpa dell’acufene?
- Si sente depresso a causa dell’acufene?
- L’acufene le provoca uno stato ansioso?
- Sente di non poter vivere ancora a lungo per colpa del suo acufene?
- L’acufene peggiora nei momenti in cui si sente maggiormente stressato?
- L’acufene provoca insicurezza?
A tutte le domande con risposta SI si assegnano 4 punti
A tutte le domande con risposta QUALCHE VOLTA si assegnano 2 punti
A tutte le domande con risposta NO non si assegnano punti.
La lettura del risultato
ACUFENE LIEVISSIMO (fino a 16). È un acufene che si avverte solo nel silenzio.
ACUFENE LIEVE (da 18 a 36). Provoca occasionali turbe del sonno.
ACUFENE MODERATO (da 38 a 56). Acufene che si avverte anche nel rumore.
ACUFENE SEVERO (da 58 a 76). Acufene che interferisce col sonno e con le normali attività quotidiane.
ACUFENE CATASTROFICO (da 78 a 96). Acufene che impedisce lo svolgimento delle normali attività.
Ulteriori accertamenti diagnostici
Vanno indagati diversi meccanismi corporei che possono essere svelati dagli esami di laboratorio:
1. Variabili associate a Infiammazione/infezione:
- proteina C Reattiva > 10 mg/L;
- velocità di eritrosedimentazione > 20 mm;
- conta dei leucociti e formula leucocitaria;
- conteggio dell’emoglobina (Hb) < 120 g.
2. Variabili associate all’arteriosclerosi:
- colesterolo totale, HDL ed LDL;
- trigliceridi.
3. Variabili associate al quadro immunitario
Nella diagnostica sierologica sono stati scoperti autoanticorpi contro antigeni specifici e non organo-specifici dell’orecchio interno.
- anticorpi anticardiolipina;
- antifosfolipidi;
- anti-neutrofili;
- anticorpi citoplasmatici (ANCA);
- anticorpi antinucleari (ANA) –positivi.
Esami per intolleranze alimentari o allergie.
Risonanza Magnetica con Angio-RM: importante per escludere la presenza di altre patologie neurologiche.
In particolare le indagini di Immagine sono indicate in caso di acufene monolaterale, acufene pulsante (per escludere una causa vascolare, es. conflitto neuro vascolare 0 PATOLOGIE), presenza di anomalie focali neurologiche, ipoacusia asimmetrica,
RMN per studio dell’articolazione temporo-mandibolare (ATM)
In una ATM normale, i condili di entrambi i lati sono in rapporto con la parete antero-superiore della cavità che li ospita (Cavità Glenoide). Per vari motivi, in parte legati all’ATM stessa, ma più spesso al non corretto allineamento dei denti e alla cattiva postura della mandibola, accade che i condili possano dislocarsi in una zona più arretrata, entrando in rapporto con le superfici più distali delle cavità glenoidi.
TAC per lo studio della morfologia dell’orecchio medio e interno;
Talora è necessaria la consulenza di altre specialità:
- Neurologo: se si sospetta un coinvolgimento del Sistema Nervoso centrale.
- Psicologo: nel dubbio di una forma psicogena o di simulazione.
- Gnatologo: La presenza di otalgia o di sintomatologia disfunzionale e completa assenza di patologia auricolare indirizza verso un possibile sintomo di disfunzione dell’articolazione temporo-mandibolare.
- Fisioterapista: dovendo intervenire con tale terapia, soprattutto per i disturbi dell’ATM.
Esami della postura e gnatologici.
Terapia
Gli obiettivi della terapia sono essenzialmente:
- Diminuire l’intensità dell’acufene.
- Correggere l’ipoacusia, se presente e se possibile.
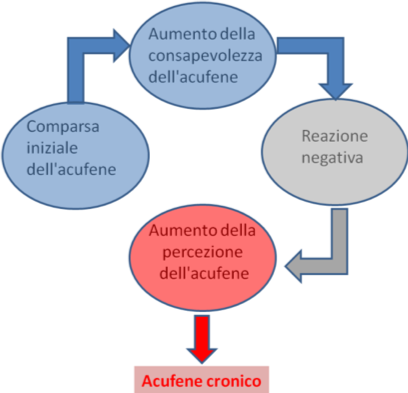
- Attenuare l’impatto psico-emotivo, perché tende a stabilirsi un circolo vizioso che enfatizza il disturbo; la regola d’oro è “meno lo osservi-meno lo senti”.
- Controllo dell’iperacusia e della fonofobia (se presenti).
La terapia dell’acufene oggettivo è relativamente semplice e si basa essenzialmente sul trattamento della causa all’origine dell’acufene una volta identificata.
Terapie farmacologiche classiche
Trattamento degli acufeni oggettivi
La terapia dell’acufene oggettivo è relativamente semplice e si basa essenzialmente sul trattamento della causa all’origine dell’acufene.
Trattamento degli acufeni soggettivi
Bisogna segnalare che nessuna tra le innumerevoli opzioni terapeutiche farmacologiche proposte per la terapia dell’acufene soggettivo da luogo a risultati efficaci in assoluto.
Integratori
Ginkgo-biloba, melatonina, zinco o altri integratori alimentari: sono citati come terapia per gli acufeni, ma al momento esistono ancora dubbi sulla loro significativa efficacia.
- Ginko Biloba i due principali componenti (flavonoidi e terpenoidi) hanno effetti antiaggreganti piastrinici, antiossidanti, antiedemigeni e risultano efficaci sui radicali liberi.
I più frequenti effetti collaterali del Ginkgo biloba, lievi, transitori e reversibili, sono sintomi gastrointestinali e mal di testa, nausea e vomito.
Ma, in particolare se assunto insieme ad altri farmaci che alterano la coagulazione, gli effetti collaterali possono diventare importanti: rischio di emorragia, ematoma, aprassia, deficit neurologico permanente.
- Melatonina è proposta per le proprietà antiossidanti e vasoregolatrici e consigliata per migliorare la perfusione labirintica e ridurre le contrazioni muscolari del tensor tympani.
- Zinco: gli studi effettuati sulla somministrazione di zinco non hanno dimostrato alcun effetto benefico.
Infiltrazioni endotimpaniche con cortisonici o Lidocaina
Al momento non trovano un’indicazione universalmente riconosciuta.
ALTRE TERAPIE NON FARMACOLOGICHE
Mascheratori
Sono presidi che emettono un rumore che maschera una fascia di frequenze centrata sulla frequenza dell’acufene con un’intensità appena sufficiente a far scomparire la sensazione soggettiva di Acufene.
Protesi acustica
L’amplificazione uditiva se è presente una ipoacusia, migliora la qualità di vita del paziente e rende meno evidente l’acufene.
Agopuntura
Non esistono al momento prove certe a favore dell’efficacia di questa terapia.
Stimolazione magnetica transcranica (TMS)
La TMS stimola specifiche aree del cervello attraverso il cuoio capelluto. I neuroni corticali sono depolarizzati tramite l’induzione elettromagnetica.
È controindicata in pazienti lesioni cerebrali focali, malattie neurodegenerative, pacemaker o altri impianti elettronici (impianto cocleare), storia di epilessia o utilizzo di antiepilettici.
Può causare dolore locale, disagio durante il trattamento e cefalea transitoria in seguito.
La TMS ripetitiva (rTMS) induce il potenziamento a lungo termine o la depressione dell’eccitabilità corticale.
Non esistono al momento prove a favore per l’efficacia di questa terapia.
Elettrostimolazione per via transcutanea o transtimpanica
Ha un risultato incostante.
TRT La Sound Therapy
Al momento è la terapia per l’acufene più accreditata a livello internazionale.
Questo schema terapeutico è stato messo a punto da Jastreboff nel 1988.
Ha lo scopo di sopprimere, o attenuare, la connessione tra il sistema uditivo, il sistema limbico e quello nervoso autonomo, con l’obiettivo di ridurre l’entità soggettiva dell’acufene percepito.
La TRT associa:
- trattamento di arricchimento sonoro (sound therapy).
consiste in una stimolazione acustica inviando suoni in grado di mascherare totalmente o parzialmente l’acufene.
Questa stimolazione, sfruttando la plasticità neuronale (il tessuto encefalico è potenzialmente capace di elaborare nuovi percorsi neuronali in grado di attenuare l’impatto negativo esercitato dagli acufeni) ha lo scopo di attivare meccanismi di rimodellamento delle vie uditive che producono l’abitudine all’acufene: in pratica insegna al cervello come ignorare l’acufene.
L’assuefazione all’acufene che ne deriva riduce le sequele psicoaffettive che ne caratterizzano la dimensione invalidante con il risultato di un notevole miglioramento della qualità di vita. - Counseling (Terapia Cognitivo Comportamentale): è una pratica fondamentale e fortemente raccomandata. Ha l’obiettivo di istruire i pazienti circa le strategie di gestione dell’acufene.
Insegna ai pazienti a convivere con il suono e punta ad ottenere un miglioramento della qualità di vita della persone affette.
Punta principalmente su due elementi:- Gestione dell’attenzione, abituando il paziente a focalizzare l’attenzione su stimoli alternativi all’acufene. “l’acufene non merita troppa attenzione”. Facilitare i processi di “abitudine” il cervello ha la capacità di selezionare gli stimoli in relazione a vari fattori (molti suoni della vita quotidiana non vengono percepiti a livello cosciente, ad es. il rumore del motore del frigorifero che si accende continuamente, o del traffico urbano), ma perché questo avvenga è necessario che il suono non abbia un’associazione negativa.
- Gestione dell’ansia attraverso l’apprendimento di tecniche di rilassamento, che possano riassociare l’acufene con uno stato di non reattività a esso.
La TRT risulta efficace nell’80% circa dei pazienti trattati.
Questo trattamento sembra la momento promettente (efficace nell’80% circa dei pazienti trattati) è gravato da due problematiche:
- presuppone tempi lunghi (almeno 18 mesi)
- richiede la collaborazione professionale di diverse figure di riferimento (almeno medico specialista, audioprotesista, psicologo) ed è quindi gravato anche da un costo economico non irrilevante.
Prevenire le cause degli acufeni
Per ridurre al minimo il rischio di andare incontro ad un possibile acufene, evitare:
- Proteggersi dall’esposizione a suoni di elevata intensità indossando adeguate protezioni.
- Abuso di alcool. L’assunzione eccessiva di alcool esacerba spesso l’acufene.
- Eliminare o ridurre l’uso di eccitanti: ad esempio gli eccitanti presenti nel caffè, tè, coca-cola, cioccolato. Eliminandone l’uso per un mese sono stati rilevati miglioramenti dell’acufene.
- Isolamento e silenzio, dando priorità all’ascolto di un rumore di fondo a bassa intensità (questo facilita l’abitudine).