Vertigini
L’equilibrio “è la capacità di regolare e mantenere il corpo con opportuni e rapidi aggiustamenti di posizione contro la forza di gravità, in posizione stabile ed eretta e di camminare senza cadere o deviare dalla linea prefissata”.
Caratteristiche fisiche dell’uomo
L’equilibrio da alcuni è stato definito il “sesto senso”, che recepisce tutte le sensazioni che riguardano il rapporto del nostro corpo con lo spazio circostante e attiva le funzioni necessarie a mantenerlo.
È una funzione complessa che richiede l’efficiente integrazione di efficaci informazioni sensoriali ed adeguate rapide risposte di aggiustamento.
Nell’evoluzione l’uomo ha conquistato un aspetto longilineo (baricentro alto) con base d’appoggio ristretta e testa pesante e molto mobile: il fatto che riesca a stare in piedi e a muoversi rapidamente è quasi un miracolo.

L’uomo è dunque in una situazione di equilibrio instabile.
Per mantenere l’equilibrio è necessaria una rapida perfetta integrazione di molti organi ed apparati.
OCCHIO

LABIRINTO

MUSCOLI E ARTICOLAZIONI
SUPERFICIE PLANTARE
Prendono informazioni sulla situazione di equilibrio e le trasferiscono al cervello che le elabora e prontamente attiva le risposte atte a mantenere la situazione di equilibrio.
La vertigine è una sensazione erronea di movimento di se stessi o dell’ambiente circostante.
È una sensazione illusoria di movimento, illusoria perché in realtà non esiste alcun movimento. La vertigine è un sintomo, non una malattia.
È responsabile del 5-6% delle visite mediche.
Può comparire a qualsiasi età, ma la sua incidenza aumenta con l’aumentare dell’età.
Può essere transitoria o cronica (se ha una durata superiore ad un mese).
Vertigini vere: Sensazione di rotazione del soggetto (vertigine Soggettiva) o dell’ambiente (vertigine Oggettiva).
Vertigini false: comuni giramenti di testa dovuti a cali di pressione, di glicemia, stanchezza o stress.
Alcuni termini per non fare confusione:
VERTIGINE: sensazione di rotazione nell’ambiente o dell’ambiente.
DISEQUILIBRIO (DIZZNESS): perdita di controllo posturale.
OSCILLOPSIA: illusione di movimento dell’ambiente dovuto a movimenti inappropriati del globo oculare.
DROP-ATTAK: caduta improvvisa.
LIPOTIMIA: perdita della conoscenza non grave.
SINCOPE: transitoria improvvisa perdita della conoscenza.
ATASSIA: perdita della coordinazione muscolare.
Prenota un appuntamento
- 375 665 6962
- 06-35504049
- (segreteria Lun-Merc-Ven ore 16-18)
- Via Barbiellini Amidei 28, ROMA
- c.pianura@hotmail.it
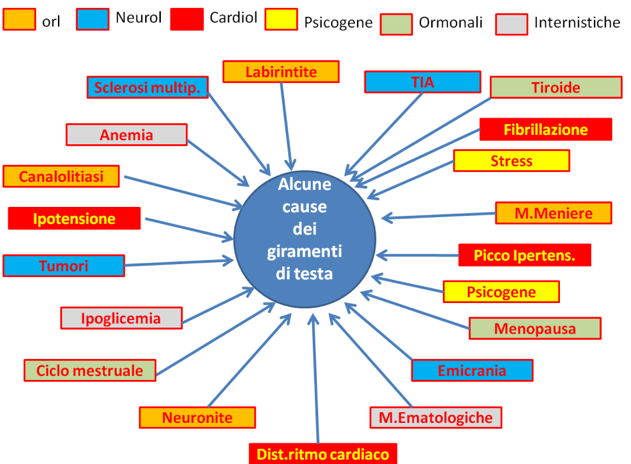
Quali sono le cause dei disturbi dell’equilibrio?
Da quanto esposto si può comprendere che le radici della vertigine poggiano su tanti sistemi. Basta che uno di questi sia disfunzionante che compaia il sintomo.
La vertigine è quindi un sintomo di diverse malattie o condizioni patologiche: non è una malattia ma un sintomo di una malattia.
Vertigini periferiche
È il tipo più comune di vertigine (80-90% dei casi).
È causata da un’alterazione dell’orecchio interno (vestibolo) che è l’organo dell’equilibrio.
Labirintite
La labirintite è un’infiammazione di una parte dell’orecchio interno (il labirinto). Quando ciò accade, le informazioni che raggiungono il cervello sono diverse da quelle inviate da orecchi e occhi sani; i segnali disturbati causano vertigini e capogiri.
La labirintite è solitamente causata da un’infezione virale; anche un comune raffreddore o l’influenza può determinare vertigine nel momento in cui il virus si diffonde nel labirinto.
Più raramente, è provocata da un’infezione batterica.
Le vertigini causate da labirintite possono essere accompagnate da nausea, vomito, ipoacusia, acufene e talvolta, febbre alta e otalgia.
Neuronite vestibolare
La neuronite vestibolare è un’infiammazione del nervo vestibolare (uno dei nervi dell’orecchio responsabile dello stato dell’equilibrio).
Generalmente è causata da un’infezione virale.
Di solito si scatena improvvisamente ed è accompagnata da nausea e vomito.
Generalmente non si accompagna a problemi di udito.
Può durare poche ore o giorni; sono necessarie diverse settimane per ristabilirsi completamente.
Malattia di Méniere
È una malattia rara che colpisce l’orecchio interno. Un episodio tipico può iniziare con una sensazione di pressione nell’orecchio, con la percezione di ronzii (acufeni) e con diminuzione dell’udito, seguiti da vertigini gravi, spesso accompagnate da nausea e vomito. Gli episodi di vertigini possono durare due o tre ore e ripetersi nel tempo, intervallati da lunghi periodi di benessere.
Si determina un aumento di endolinfa e questo aumento di pressione, stimolando le cellule sensoriali, determina sia l’ipoacusia che la vertigine.
La malattia si manifesta principalmente in pazienti di età compresa tra 30 e 60 anni.
Ha tre sintomi principali:
- acufene;
- ipoacusia: ha carattere fluttuante: peggiora nel momento della crisi per poi tornare ai livelli di partenza; inizialmente interessa le frequenze gravi ma, peggiorando nel tempo, tende ad interessate tutte le frequenze;
- vertigini: è il sintomo predominante. La vertigine è di tipo rotatorio accompagnata da nausea e vomito. In pochi minuti raggiunge il massimo di intensità.
Un’aura caratterizzata da sensazione di pienezza o pressione nell’orecchio colpito (fullness) può precedere la crisi vertiginosa vera e propria.
La crisi vertiginosa dura solitamente dalle 2 alle 6 ore; raramente dura fino a 24 ore.
Diagnosi Differenziale
Emicrania vestibolare, labirintite o neuronite virale, tumore dell’angolo pontocerebellare (es. neurinoma dell’acustico) o ictus troncoencefalico.
Trattamento
- L’attenuazione dei sintomi avviene mediante somministrazione di antiemetici, antistaminici o benzodiazepine.
- Diuretici e dieta povera di sale.
- La dieta a basso contenuto di sale (< 1,5 g/die), l’evitare alcol e caffeina e l’utilizzo di un diuretico possono ridurre l’incidenza di attacchi di vertigini e sono generalmente usati come terapia iniziale.
- Quando i trattamenti vestibolari conservativi falliscono, viene considerata la procedura chirurgica.
Vengono praticate infiltrazioni di gentamicina (un antibiotico ototossico) attraverso la membrana del timpano.
È necessario controllare successivamente l’esame audiometrico per evitare un danno anche di tipo uditivo.
L’iniezione se le vertigini persistono senza ipoacusia può essere ripetuta entro 4 settimane.
La malattia di Ménière tende ad autolimitarsi nel tempo.
Prevenzione della vertigine e della nausea
I farmaci per prevenire gli attacchi di vertigine e nausea sono:
- Betaistina. Ha un effetto positivo nel ridurre il numero e la gravità delle crisi vertiginose e di nausea.
- Diuretici e beta-bloccanti. Servono a diminuire la pressione all’interno dell’apparato vestibolare.
Vertigine posizionale parossistica benigna
È la causa più frequente di vertigini ricorrenti di origine periferica.
Si caratterizza per brevi episodi di vertigini che durano circa 15-30 secondi, provocati dai cambiamenti di posizione della testa (girando la testa, alzandosi, piegandosi, girandosi nel letto).
Cosa determina la vertigine posizionale parossistica?
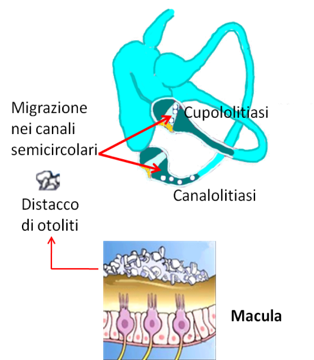
Nel labirinto, ed esattamente nell’utricolo e nel sacculo, sono collocati due recettori (dette macule) che hanno la funzione di informare il cervello delle nostre variazioni di spazio.
Per accentuare lo stimolo sensoriale il recettore è sovrastato da una massa di otoliti immersi in una sostanza gelatinosa (la membrana otolitica), che con il suo peso contribuisce ad aumentare lo stimolo dovuto al movimento. Questi “sassolini” sono più pesanti della linfa che li contiene, hanno la funzione di stimolare le cellule ciliate sensoriali ogni qualvolta il nostro corpo cambia posizione.
Gli otoliti sono dei piccoli cristalli di carbonato ed ossalato di calcio.
Alcuni otoliti possono staccarsi dalla membrana otolitica e migrare nei canali semicircolari o nella cupola, dove è contenuto il recettore che rileva i movimenti di rotazione (cupololitiasi) o nel braccio del canale semicircolare (canalolitiasi).
Questo “corpo estraneo” con il suo peso, determinerà un aumento della stimolazione in caso di movimenti del capo e quindi il cervello invece di un segnale di valore 10 riceverà un falso segnale di valore 100. Una piccola rotazione viene interpretata come una grande rotazione e da qui deriva la Vertigine che si attenua dopo pochi secondi quando il movimento della testa si ferma.
Quali sono le cause che possono portare al distacco degli otoliti?
- Malattie degenerative dei vasi sanguigni (tipica degli anziani).
- Traumi cranici o cervicali (incidenti sportivi o di altra natura).
- Idiopatica (cioè a causa sconosciuta, tipica dei giovani).
Il sintomo
La vertigine è tipicamente:
- oggettiva (sembra che l’ambiente circostante giri);
- improvvisa;
- molto violenta;
- della durata limitata a pochi secondi o minuti;
- recidivante (tende a ripresentarsi nel tempo);
- presente nausea e vomito;
- Non è accompagnata da acufeni o ipoacusia.
Durante questo tipo di vertigini gli occhi si muovono in modo ritmico e incontrollabile (nistagmo).
Diagnosi
Viene effettuata mediante alcune manovre:
- si presenta in determinate posizioni;
- l’occhio si muoverà in direzione orizzontale per poi ruotare verso l’orecchio dove si è verificato il distacco degli otoliti;
- inizia dopo circa 2-15 secondi;
- ha breve durata, non supera i 20-30 secondi;
- si affatica (eseguendo più volte la manovra descritta, tende a ridursi fino a scomparire).
Terapia
Con alcune manovre di posizionamento del paziente si tenta di spostare l’accumulo di otoliti in una zona muta nella quale l’organismo riassorbirà il materiale.
Trauma cranico
La vertigine può talvolta svilupparsi dopo un trauma cranico.
Vertigini centrali
La vertigine centrale è determinata da problemi in una parte del cervello, ad esempio il cervelletto (situato posteriormente e sotto al cervello) o il tronco cerebrale (situato tra cervello e midollo spinale). Le cause delle vertigini centrali includono:
- Insufficienza vertebro-basilare (forma trombo embolica e forma emodinamica).
La vertigine è quasi sempre presente, di grado moderato, soggettiva, associata a disturbi della deambulazione. - TIA (Attacco Ischemico Transitorio) o ictus: provoca l’interruzione o la riduzione del flusso di sangue ad alcune aree del cervello.
La vertigine potrebbe essere l’unica manifestazione.
Può associarsi ad atassia cerebellare, disturbi del visus con difetti del campo visivo, emiparesi, paralisi dei nervi cranici (diplopia, disartria, disfagia, deficit del facciale), droop attacks: caduta improvvisa a terra. - Emicrania, un forte mal di testa che di solito è avvertito come un dolore pulsante nella parte anteriore o su un lato della testa, particolarmente comune nei giovani.
- Sclerosi multipla, è una malattia che colpisce il sistema nervoso centrale.
- Neurinoma acustico, raro tumore cerebrale benigno che interessa il nervo acustico, il nervo responsabile della percezione uditiva e dell’equilibrio.
- Tumore o metastasi cerebrali.
- Assunzione di alcuni tipi di farmaci (diversi da quelli ototossici): litio, antidepressivi.
- Intossicazione da alcool presenta un quadro clinico caratterizzato da vertigine parossistica, nistagmo pendolare e atassia.
Vertigine sistemica
La vertigine può essere un sintomo che compare nel corso di alcune malattie sistemiche:
- anemia severa
- aritmie cardiache
- patologie delle valvole cardiache
- infarto cardiaco
- ipertensione arteriosa
- alterazioni della glicemia
- infezioni
- malattie a carico della colonna cervicale
Vertigine psicogena
Tra i pazienti affetti da disturbi d’ansia e crisi di panico, la vertigine è un sintomo tutt’altro che raro nell’evoluzione della malattia, con una prevalenza attorno al 60%.
Sono caratterizzate da un disequilibrio poco intenso ma continuo.
Uno stato ansioso si può accompagnare a vertigine dovuta ad iperventilazione che determina un aumento di CO2 che a sua volta determina vasocostrizione cerebrale con conseguente senso di caduta.
La diagnosi di questa forma deve essere fatta per esclusione.
Un test che può darci indicazioni è il test di iperventilazione: si chiede al paziente di respirare velocemente e profondamente (iperventilazione). In breve tempo il soggetto avvertirà una vertigine molto simile a quella di cui si lamenta.
La vertigine è una sensazione molto sgradevole, che induce ansia e paura.
Talvolta dopo una vertigine che si risolve completamente senza sequele può rimanere una sensazione di insicurezza, di ansia, di paura.
Generalmente è caratterizzato da una sensazione di instabilità che si aggrava in alcune circostanze (es. luoghi affollati).
Sintomatologia
La vertigine si accompagna quasi sempre a nausea e vomito.
Altri sintomi di accompagnamento possono essere:
- sudorazione;
- acufeni;
- perdita dell’udito;
- ipersensibilità a luce e rumori;
- diplopia (sdoppiamento della vista);
- problemi a parlare o a deglutire;
- aumento della frequenza cardiaca;
- debolezza;
- mal di testa.
Per poter trattare correttamente le vertigini è fondamentale, in corso di diagnosi, identificare le precise cause scatenanti.
Iter diagnostico
- Visita otoneurologica con esame audiometrico ed esame vestibolare;
- Risonanza magnetica con contrasto: soprattutto per escludere problematiche neurologiche o vascolari.
- Talora può essere utile ricorrere alla consulenza di altri specialisti:
- Neurologo: nel dubbio di una componente centrale.
- Oculista: per valutare la funzione visiva.
- Internista: nel dubbio di un’origine internistica (ipertensione, cardiopatie, disturbi della glicemia, ecc.).
Per accertare le vertigini il medico curante eseguirà alcuni controlli e chiederà informazioni circa:
- Una descrizione più precisa possibile del sintomo, per esempio, la sensazione di essere storditi o che l’ambiente circostante ruoti.
- Presenza di altri disturbi, come ipoacusia, acufeni, nausea, vomito o sensazione di pressione nell’orecchio.
- Frequenza e durata delle vertigini.
- Influenza delle vertigini sulle attività quotidiane.
- Fattori che scatenano i disturbi o li peggiorano, come muovere la testa in una particolare direzione.
- Elementi che migliorano il disturbo.
Lo studio del nistagmo
Il nistagmo è un movimento ritmico involontario degli occhi.
È caratterizzato da una fase rapida ed una lenta.
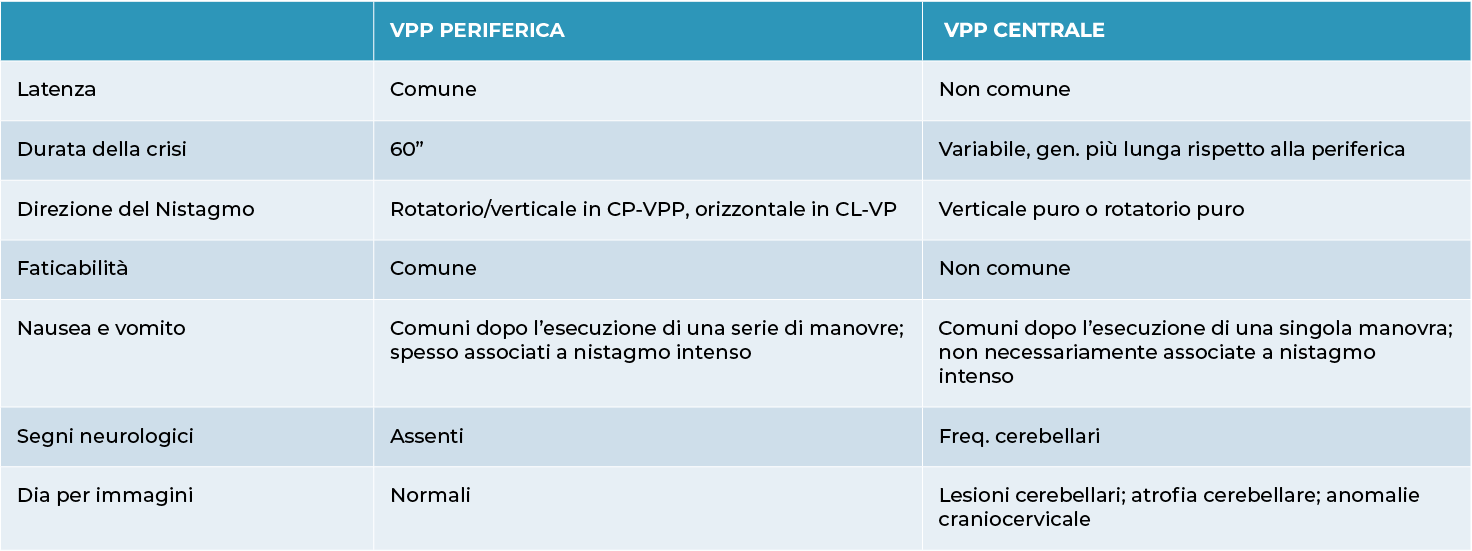
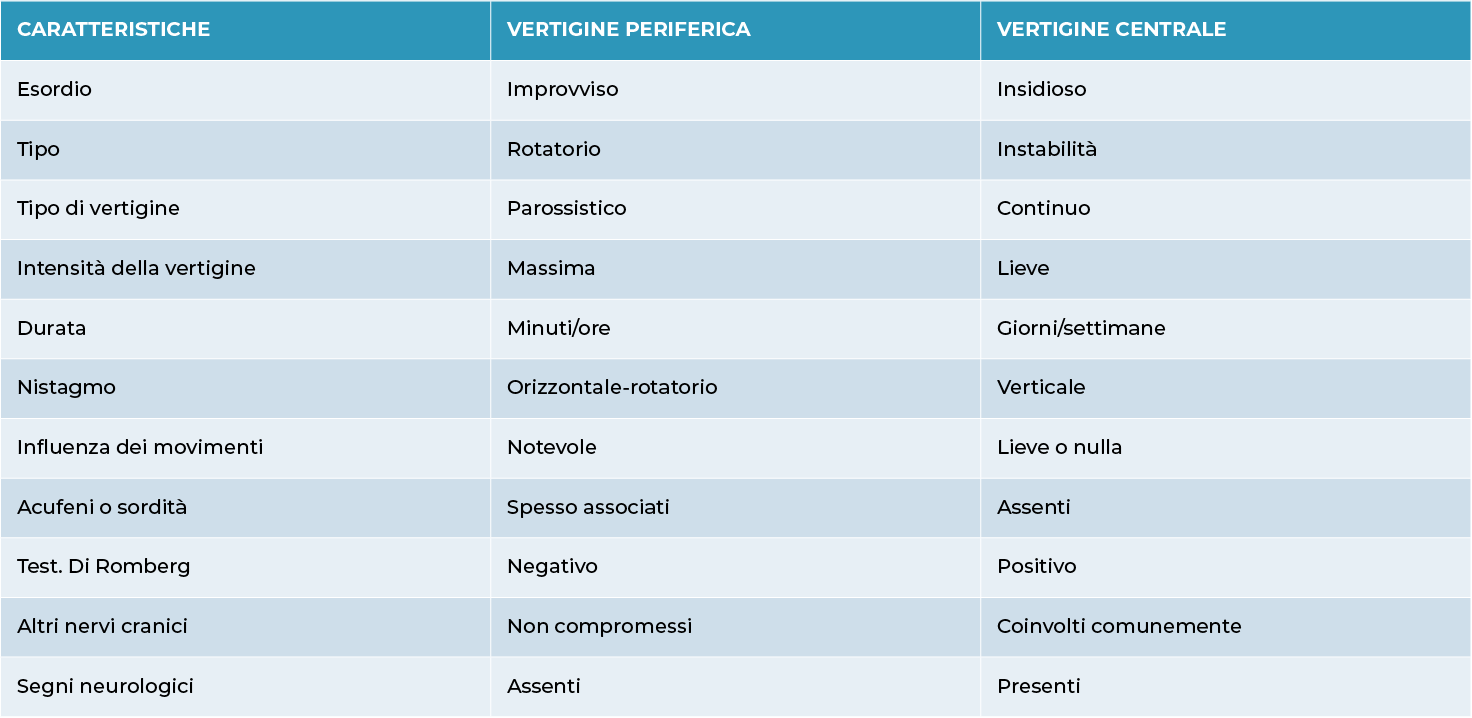
Esistono principalmente due tipi di vertigini: periferiche e centrali e le caratteristiche del nistagmo sono diverse:
Terapia
Riposo a letto (1-2 giorni al massimo)
La terapia farmacologica
È giustificata per le vertigini che durano ore e/o giorni.
- Farmaci depressori del sistema nervoso centrale (diazepam); le benzodiazepine.
- Antiemetici e antistaminici (meclizina, dimenidrinato).
- Farmaci nootropi (piracetam): incrementano la sintesi dell’ATP nelle cellule cerebrali, aumentano la sintesi dei fosfolipidi di membrana e interagiscono con i meccanismi di trasmissione dell’impulso nervoso in sede pre e post-sinaptica.
- “Attivatori” del microcircolo (betaistina): la betaistina è un vasodilatatore dotato di spiccate proprietà antivertiginose largamente utilizzato nel trattamento della vertigine periferica. Molto maneggiabile e con scarsi effetti collaterali.
- Diuretici osmotici (glicerolo, mannitolo) in caso di forme idropiche. Agiscono richiamando liquidi dall’interno degli organi del labirinto.
In caso di VPP la terapia è esclusivamente rappresentata dalle manovre liberatorie.
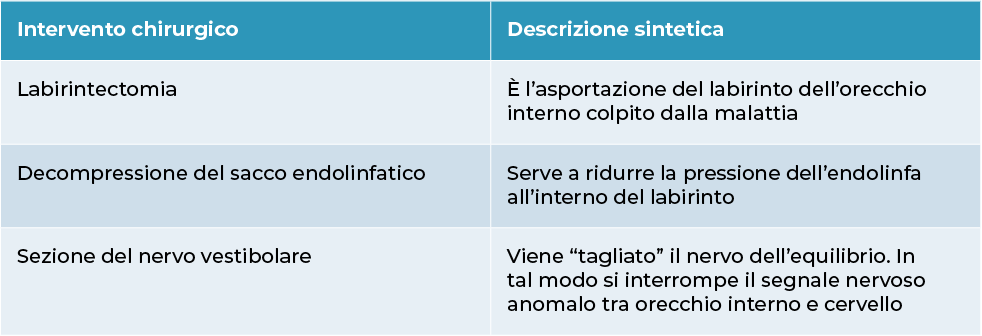
Terapia chirurgica
È indicata esclusivamente nelle vertigini periferiche.
Riabilitazione
È indicata nei casi di vertigine cronica.
È finalizzata a riprogrammare l’apparato dell’equilibrio per far sì che il cervello possa utilizzare altri sistemi sensoriali ben funzionanti, saltando l’apparato vestibolare che invece è danneggiato.
Attraverso un programma di esercizi specifici (che devono necessariamente essere personalizzati in base alla problematica riscontrata, si cerca di adattare le funzioni alterate alla nuova situazione determinata dalla malattia.
Comprende una serie di esercizi di riequilibrio e di movimento corporeo, mirati al caso specifico, finalizzati a migliorare il controllo della postura e ad attenuare il sintomo di instabilità o di vertigini, rieducando la vista, la postura e i movimenti del corpo.